Visoki ili abnormalni nivoi holesterola, upalna reakcija i endotelna disfunkcija igraju ključnu ulogu u aterosklerozi i formiranju plaka, najčešćem uzroku srčanih i moždanih udara. Endotelna disfunkcija podrazumeva oštećeno funkcionisanje unutrašnjosti zida krvnih sudova, između ostalih i krvnih sudova srca.
Povišeni nivoi holesterola, posebno lipoproteina niske gustine (LDL-holesterol) su povezani sa povećanim rizikom od koronarne bolesti bolesti srca i moždanog udara. Vodiči za lečenje dislipidemija Evropskog udruženja kardiologa (ESC) i Evropskog udruženja ua aterosklerozu (EAS) ažurirani su krajem 2019. godine u svetlu nedavno sprovedenih istraživanja o upotrebi inovativnih lekova za snižavanje lipida u kombinaciji sa statinskim preparatima. Nove smernice zagovaraju postizanje veoma niskih nivoa LDL-C kod pojedinaca sa najvećim rizikom, u okviru paradigme „manje je bolje“. Sa pojavom kombinovane terapije korišćenjem ezetimiba i/ili PCSK 9 inhibitora u kombinaciji sa statinima postizanje izuzetno niskih nivoa LDL-C u kliničkoj praksi je postala stvarnost. Štaviše, klinička ispitivanja u ovom polju su pokazala da, tokom 5-7 godina iskustva, značajno smanjenje LDL-C dovodi do daljeg smanjenja javljanja kardiovaskularnih događaja u poređenju sa umerenijim snižavanjem lipida, bez bojazni od pridruženih komplikacija. Ovi uverljivi dokazi potkrepljeni su genetskim studijama pokazujući da je dugotrajno održavanje veoma niskih nivoa LDL-C (<1,4 mmol/L; <55mg/dL) povezano sa nižim kardiovaskularnim rizikom.
Kardiovaskularne bolesti (KVB) jesu jedan od vodećih uzroka smrtnosti širom sveta, pri čemu je povišen nivo LDL holesterola jedan od najznačajnijih faktora rizika za nastanak KVB. LDL holesterol, koji se obično naziva "lošim holesterolom", akumulira se u zidu arterija, što dovodi do ateroskleroze i povećava rizik od srčanog i moždanog udara. Iako su modifikacije životnog stila i terapija statinima bili efikasni u lečenju povišenih nivoa LDL holesterola, još uvek postoji potreba za dodatnom ciljanom terapijom posebno u grupi visokorizičnih bolesnika. U tom kontekstu, nova grupa lekova se pojavila sa jedinstvenim potencijalom da se uhvati u koštac sa ovim globalnim zdravstvenim izazovom.
Nedavno ažurirane smernice za lečenje dislipidemije od strane udruženja ESC i EAS predstavljaju dodatni izazov jer preporučuju agresivnije ciljeve za smanjenje holesterola posebno LDL-C, i to: (LDL-C): <1,8 mmol/L (<70 mg/dL) za pacijente sa visokim rizikom od aterosklerotske KVB; <1,4 mmol/L (<55 mg/dL) za pacijente sa veoma visokim rizikom ili sa klinički evidentnom aterosklerotskom KVB; i <1,0 mmol/L (<40mg/dL) za pacijente sa veoma visokim rizikom ili koji su doživeli akutni kardiovaskularni događaj u poslednje 2 godine. Evropski autoriteti su se prilikom pisanja smernica vodili načelom da „nema nivoa LDL-C ispod koje prestaje korist ili nastaje šteta“. Ovaj pristup podstiče brojna pitanja: kako ovo primeniti u kliničkoj praksi i da li ga treba primenjivati univerzalno ili selektivno?
Ateroskleroza
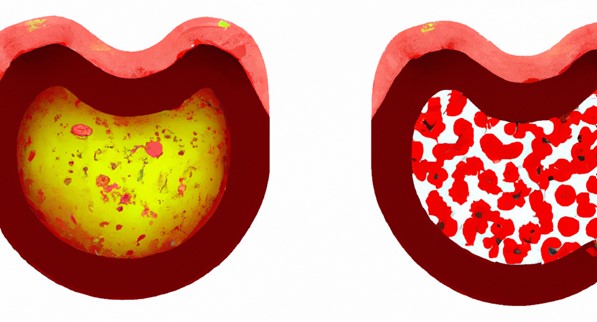
Ateroskleroza je primarni faktor koji doprinosi većini KVB, uključujući bolest koronarnih arterija, bolest perifernih arterija kao i cerebrovaskularne bolesti (moždani udar). Ateroskleroza je proces tokom kog se masne naslage, uključujući LDL holesterol, akumuliraju i formiraju plak na unutrašnjim zidovima arterija.
Proces ateroskleroze je dugogodišnji proces koji započinje disfunkcionalnim promenama u unutrašnjem zidu (endotelu) krvnog suda. Sledi proces nakupljanja monocita i T-limfocita na endotelu krvnog suda i zatim njihova migracija u subendotelni prostor. Diferencijacija monocita u makrofage koji preuzimaju lipide dovodi do formiranja tzv. penastih ćelija, koje predstavljaju osnovno obeležje ranih aterosklerotskih lezija i manifestuju se u vidu masnih pruga. Nakon toga dolazi do formiranja fibrozne kape koju čine glatke mišićne ćelije proliferisale u intimu krvnog suda. Sudbina aterosklerotskog plaka u značajnoj meri zavisi od njegove stabilnosti. Vremenom, ovi plakovi se povećavaju, uzrokujući sužavanje arterija, ukočenost i smanjen dotok krvi u vitalne organe. Do rupture (pucanja) aterosklerotskog plaka dolazi usled inflamatornih procesa koji strukturno vulnerabilan plak prevodi u funkcionalno nestabilan plak što za posledicu može imati arterio-arterijsku tromboemboliju. Plak komplikovan trombom koji se propagira u lumen krvnog suda u literaturi se označava kao „krivac“ (engl. culprit) lezija.
Endotelna disfunkcija
LDL-C može negativno uticati na endotelne ćelije koje oblažu unutrašnje zidove krvnih sudova. Kada su LDL čestice prisutne u visokim koncentracijama, one mogu da budu zarobljene u arterijskom zidu i podstiču proizvodnju reaktivnih oblika kiseonika (ROS – reactive oxygen species). Ovi ROS molekuli dalje mogu izazvati oksidativni stres i upalnu reakciju, oštećujući endotelne ćelije i narušavajući njihovo normalno funkcionisanje.
Disfunkcija endotela dovodi do smanjenja mogućnosti vazodilatacije (širenja krvnih sudova), povećane vazokonstrikcije (sužavanja krvnih sudova) i ukupnog proinflamatornog i protrombotičkog stanja. Ove promene mogu dodatno doprineti napredovanju ateroskleroze i povećati rizik od kardiovaskularnih događaja kao što su srčani i moždani udari.
Povišeni nivoi LDL holesterola, takođe, mogu podstaći stvaranje krvnih ugrušaka ili tromboze. Upaljene i oštećene endotelne ćelije u aterosklerotskim plakovima oslobađaju supstance koje aktiviraju trombocite i kaskadu koagulacije, čime se pokreće stvaranje krvnih ugrušaka koji dodatno povećavaju rizik od nastanka ishemijskih događaja.
Ruptura plaka i akutni događaji
Aterosklerotski plakovi nisu stabilne strukture. U nekim slučajevima, aterosklerotski plak može pući (rupturirati) ili erodirati, čime se sadržaj ovog plaka izlaže krvotoku. Ovo dovodi do stvaranja krvnog ugruška (tromba), koji može delimično ili potpuno blokirati arteriju (okluzija arterije). Iznenadno i ozbiljno smanjenje protoka krvi može dovesti do akutnih kardiovaskularnih događaja kao što su nestabilna angina pektoris, infarkt miokarda ili ishemijski moždani udar.
Smanjenje LDL smanjuje kardiovaskularni rizik
Brojne studije su dosledno pokazale da snižavanje LDL-C smanjuje rizik od srčanog udara, moždanog udara i potrebe za kateterizacijom srca ili bajpas operacijama kao i od kardiovaskularne smrti. To je pokazano kako kod pacijenata sa koronarnom bolešću, kao i kod visokorizičnih pacijenata bez manifestne koronarne bolesti.
Na nivoe LDL-C u krvi utiču neki faktori na koje ili možemo ili ne možemo delovati. Oni faktori rizika na koje je moguće delovati (tzv. promenljivi faktori rizika) su ishrana, regulacija telesne mase, nivo fizičke aktivnosti i pušenje. Postoje i oni (nepromenljivi) faktori rizika na koje je nemoguće uticati kao što su starost, pol, porodično opterećenje kardiovaskularnim bolestima (pozitivna porodična anamneza).
Međutim, iako veoma korisne, izmene u stilu života imaju na žalost ograničeni potencijal. Izbegavanje u ishrani namirnica koje sadrže velike količine zasićenih i trans masti koje su najodgovornije za podizanje nivoa LDL-C (poput pekarskih proizvoda, punomasnih mlečnih proizvoda, mesnih prerađevina, pržene i pohovane hrane) mogu smanjiti nivo holesterola za oko 10%. Potencijal lekova za sniženje LDL holesterola je znatno veći, iznosi 50% i više procenata i kod pojedinih pacijenata je neophodna njihova primena. Stoga, iako su modifikacije životnog stila kao što je ishrana za zdravlje srca (mediteranska dijeta, na primer), prestanak pušenja, redovno vežbanje i regulacija telesne mase kritične za smanjenje kardiovaskularnog rizika, lekovi su često potrebni da bi se obezbedila dodatna kardiovaskularna zaštita.
Najčešće u upotrebi su statinski preparati, uključujući atorvastatin, simvastatin, rosuvastatin i pravastatin. Oni su glavna terapija za snižavanje LDL-C. Studije takođe pokazuju da statini imaju i druge korisne efekte u organizmu, povoljno utiču na upalni proces, disfunkciju endotela i stabilizaciju plaka (kada se plak raspadne, može izazvati srčani ili moždani udar). Statini su upotrebi preko 40 godina, pa ne čudi da o njihovoj dugoročnoj upotrebi i efikasnosti imamo dosta informacija.
Ezetimib je druga vrsta leka koja se koristi za snižavanje LDL-C. Uzima se takođe oralno i snižava holesterol tako što inhibira njegovu apsorpciju u tankom crevu. Ezetimib se uglavnom koristi kao dodatak statinima da bi se postiglo dalje snižavanje LDL-C, ili samostalno kod ljudi koji ne tolerišu dobro statine. Utvrđeno je da kod starijih osoba samo Ezetimib smanjuje incidenciju kardiovaskularnih događaja, ali ne i moždanog udara.
PCSK9 inhibitori su novija klasa lekova za snižavanje LDL-C. Oni svoje dejstvo ispoljavaju tako što omogućavaju da više LDL receptora ostane u jetri, na taj način omogućavajući jetri da „očisti“ više LDL holesterola iz krvotoka. Pokazalo se da inhibitori PCSK9 smanjuju LDL holesterol za oko 60%-80%.
U poslednju generaciju inovativnih lekova spada oligonukleotidna terapija, koja se primenjuje kod onih pacijenata koji ne mogu da postignu ciljne vrednosti LDL-holesterola uz primenu najveće podnošljive doze visokopotetnog statina. Primenjuje se jednom u šest meseci što u značajnoj meri može da utiče na popravljanje adherence i održavanje nivoa lošeg LDL holesterola u granicama referentni vrednosti.









